Bakteriální rezistence, co to je, proč k tomu dochází a jak tomu zabránit
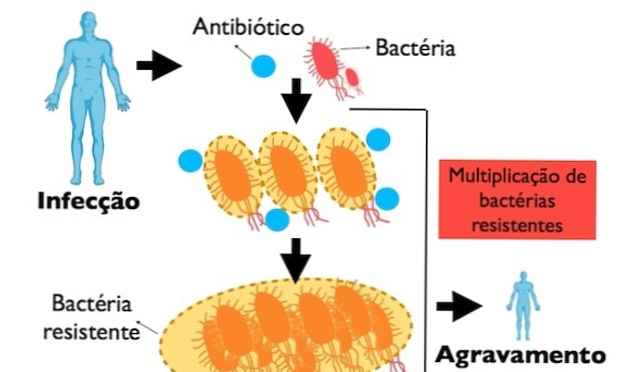
Časté používání a bez lékařského doporučení antibiotik může podporovat výskyt mutací a mechanismů adaptace a rezistence bakterií na antibiotika, což ztěžuje léčbu a je časově náročnější, protože léčba nemá žádný účinek na bakterií, zhoršující se klinický stav pacienta.
Když je antibiotikum účinné, je bakterie schopna snížit rychlost rozmnožování nebo být z těla odstraněna. Když však bakterie získá rezistenci na určité antibiotikum, bude schopna proliferovat bez ohledu na přítomnost antibiotika a bude schopna způsobit vážnější infekce, které je obtížné léčit..
Ve většině případů je bakterie rezistentní pouze na jeden antimikrobiální přípravek, jako v případě Enterococcus sp., například, který je rezistentní na vankomycin. Je však možné ověřit bakterii rezistentní na několik antibiotik, která se nazývá superbug, jak je tomu v případě Klebsiella výrobce karbapenemázy, nazývané také KPC.

Jak dochází k rezistenci na antibiotika
V případě bakteriální infekce, kde jsou příznaky, lékař obvykle doporučuje k léčbě infekce a odstranění bakterií použít antibiotika. Pokud však není léčba prováděna podle doporučení lékaře, je možné, že bakterie vyvinou mechanismy rezistence proti použitému antibiotiku, budou moci zůstat v těle déle a vést k vážnějším infekcím, jako je například sepse, ke které dochází, když bakterie dosáhne krevního řečiště.
Tato rezistentní bakterie je schopna snáze se množit a tak předávat své rezistentní geny dalším generacím. Kromě toho je možné, že v genetickém materiálu těchto bakterií dojde k novým mutacím, což vede k vzniku superbugů, které jsou rezistentní vůči více než jednomu typu antibiotik.
Čím odolnější je bakterie, tím obtížnější je léčit, protože k léčbě této infekce je k dispozici méně antibiotik.
Hlavní rezistentní bakterie
Rezistentní bakterie se snáze nacházejí v nemocničním prostředí kvůli procedurám, kterým jsou pacienti vystaveni, častému používání antibiotik, imunitním systémům lidí a delší expozici infekčním a antimikrobiálním látkám v důsledku dlouhodobého pobytu v nemocnici.
Mezi hlavní rezistentní bakterie patří Klebsiella pneumoniae (KPC), Staphylococcus aureus (MRSA), který je rezistentní na methicilin, Acinetobacter baumannii a Pseudomonas aeruginosa, které jsou rezistentní na karbapenemová antibiotika. Znát hlavní multirezistentní bakterie.
Jak se vyhnout rezistenci na antibiotika
Antibiotické rezistenci lze snadno zabránit pomocí jednoduchých akcí, jako například:
- Použití antibiotik pouze na doporučení lékaře;
- Čas a dávka antibiotika by měla být stanovena lékařem a používána podle jeho pokynů, a to i při vymizení příznaků;
- Nepřerušujte léčbu antibiotiky, i když již neexistují žádné další příznaky infekce.
Kromě toho je důležité udržovat dobrou hygienu rukou, před přípravou si dobře umýt jídlo, mít vakcíny aktuální a dostat se do kontaktu s hospitalizovanými lidmi pomocí ochranných prvků, jako jsou například masky a šaty. Zjistěte, proč je nebezpečné užívat lék bez lékařské pomoci.
Aby se zabránilo bakteriální rezistenci, je také důležité, aby nemocnice sledovaly nejrozšířenější bakterie v nemocnici a kritické lůžkové jednotky a určovaly profil citlivosti a rezistence těchto mikroorganismů..
Jakmile víte, jaké jsou nejčastější bakterie a jejich vlastnosti, je možné přijmout strategie k prevenci infekcí během hospitalizace pacienta. Aby se předešlo nozokomiálním infekcím a rozvoji rezistentních mikroorganismů, je nezbytné další vzdělávání a školení zdravotnických pracovníků přítomných v nemocnici. Podívejte se, jak předcházet nozokomiálním infekcím.